
Osteochondróza je onemocnění, při kterém jsou diagnostikovány degenerativně-dystrofické změny v chrupavčitých tkáních páteře, doprovázené také poruchami struktury a funkčnosti meziobratlových plotének. V závislosti na lokalizaci poškozené tkáně se rozlišuje osteochondróza krční, hrudní a bederní oblasti.
Podle lékařských statistik jsou příznaky osteochondrózy pozorovány u 50-90% populace. Průměrný věk nástupu osteochondrózy je 30-35 let. Za nepříznivých podmínek se známky osteochondrózy mohou objevit již dříve, zejména při dlouhodobém nerovnoměrném zatížení zad, nohou a následcích zranění.
Co je osteochondróza?
Osteochondróza je onemocnění páteře, při kterém dochází k degenerativním a dystrofickým lézím meziobratlových plotének. S rozvojem osteochondrózy se degenerativní-dystrofické léze šíří do tkání obratlů.
Hlavním znakem indikujícím vývoj onemocnění osteochondróza je bolest v krku, zádech a bederní oblasti; jak postupuje, bolest „vyzařuje“ do paží, hrudníku, ramen a horní části stehen. S negativní dynamikou osteochondrózy začíná atrofie svalové tkáně, senzorické poruchy a dysfunkce vnitřních orgánů, vyvolané jejich kompresí a posunem. Při absenci včasné léčby se osteochondróza vyvine do nevyléčitelného stavu.
Příčiny osteochondrózy
Hlavním faktorem rozvoje osteochondrózy je nerovnoměrné zatížení páteře. Častou příčinou nesprávného rozložení zátěže je zvyk nosit tašku na jednom rameni nebo v jedné ruce, nesprávné sezení, spaní na příliš měkké matraci, vysokém polštáři a nošení anatomicky nesprávných typů obuvi.
Mezi další rizikové faktory patří fyzická nečinnost, sedavý způsob života, nadváha, úrazy zad, dolních končetin, ploché nohy a další poruchy pohybového aparátu, stejně jako věkem podmíněné degenerativní procesy v důsledku věkem podmíněných změn prokrvení páteře.
V etiologii osteochondrózy mohou hrát roli také následující faktory:
- fyzické přetížení těla;
- neuro-emocionální vyčerpání;
- metabolické poruchy, otravy, onemocnění gastrointestinálního traktu, které brání plné absorpci živin;
- pracovní rizika, zejména práce na vibračních plošinách;
- genetická predispozice;
- špatné držení těla v období aktivního růstu, skolióza;
- nošení nepohodlné obuvi (těsné, podpatky);
- prodloužená a/nebo pravidelná dehydratace;
- špatná strava, hypovitaminóza;
- kouření;
- těhotenství, zejména vícečetné těhotenství, v kombinaci s nevyvinutým svalově-vazivovým aparátem (v důsledku posunu těžiště těla).
Etapy vývoje osteochondrózy

Osteochondróza v dynamice onemocnění prochází čtyřmi fázemi:
- Osteochondróza 1. stupně (stupně) je charakterizována počáteční fází patologie v nucleus pulposus meziobratlového disku. Kvůli nadměrné zátěži začíná proces dehydratace (dehydratace) jádra, což vede ke snížení výšky disku a vzniku trhlin ve vláknitém prstenci. Příznaky v této fázi zpravidla chybí; při dlouhodobém pobytu v nepohodlné statické poloze nebo aktivním pohybu může dojít k menšímu nepohodlí;
- ve fázi 2 vede snížení výšky plotének ke snížení vzdálenosti mezi obratli a prověšení páteřních svalů a vazů. To způsobuje zvýšenou pohyblivost obratlů s postiženými ploténkami, což je nebezpečné kvůli jejich posunutí nebo sklouznutí. Během druhé fáze onemocnění dochází k nepohodlí a bolesti, zejména při určitých typech zátěže, pohybů, poloh;
- Osteochondróza stadium 3 (stupeň) je charakterizováno tvorbou prolapsů a výběžků meziobratlových plotének, může být doprovázeno subluxacemi a/nebo rozvojem artrózy meziobratlových kloubů. Při některých typech pohybu pacienti pociťují ztuhlost, nedostatečnou pohyblivost, v končetinách se může objevit pocit mravenčení a necitlivosti. V této fázi osteochondrózy je jasně pociťována bolest v zádech, krku, lumbosakrální oblasti nebo oblasti kostrče, v závislosti na umístění postižených plotének;
- ve 4. stadiu osteochondrózy se tělo snaží korigovat následky vertebrální hypermobility a adaptovat se na zhoršenou funkčnost páteře. Osteofyty, nové kostní útvary, zlepšují fixaci obratlů, tvoří se v místech kontaktu mezi obratli. V některých případech však mohou osteofyty způsobit sevření nervů a poranění obratlů. Fibrózní ankylóza začíná v meziobratlových ploténkách a kloubech. Při absenci mikrotraumat a sevření nervových kořenů příznaky onemocnění ustupují.
Příznaky osteochondrózy

Hlavními příznaky osteochondrózy jsou pocit nepohodlí a / nebo bolesti v krku a zádech. Závažnost pocitů a přítomnost dalších příznaků závisí na stadiu onemocnění. Při vyšetření pacienta a sběru anamnézy odborník provádí primární diagnózu, která naznačuje přítomnost osteochondrózy vizuálně detekovatelným zakřivením páteře pozorovaným v příčné nebo podélné rovině páteře. Patologie meziobratlových plotének krční a bederní páteře jsou mnohem častější než degenerativní a dystrofické změny na hrudní kosti.
Mezi příznaky osteochondrózy, které pacient pociťuje, patří periodický nebo trvalý pocit únavy zad, mírná nebo silná bolest v závislosti na stadiu onemocnění. Bolest může být lokalizována v krku, zádech, hrudníku, ramenním pletenci, což ztěžuje a omezuje pohyby horních končetin.
Klinický obraz osteochondrózy do značné míry závisí na lokalizaci patologie, stupni vývoje procesu a individuálních charakteristikách pacientů. Patologie meziobratlových plotének, posuny, výčnělky, kýly a růst osteofytů vedou k různým důsledkům. Mezi nejčastější patří poruchy normálního prokrvení tkání, skřípnutí nervových zakončení, dysfunkce páteřního kanálu, otoky, fibróza tkání a struktur. Takové důsledky mohou být doprovázeny mnoha různými příznaky, což vede k nesprávné diagnóze nemocí.
Mezi nejčastější a charakteristické příznaky osteochondrózy patří:
- bolest v zádech, krku, dolní části zad, ramenního pletence, oblasti žeber;
- nepohodlí, ztuhlost pohybů těla, která se vyskytuje v určitých polohách těla, ohýbání, otáčení, zvýšené svalové napětí;
- pocit necitlivosti v horních a dolních končetinách;
- nepohodlí svalů a kloubů, svalové křeče;
- bolesti hlavy, závratě, zvýšená únava;
- bolest v oblasti srdce;
- zhoršená citlivost rukou;
- svalová hypotonie.
Příznaky osteochondrózy se liší v závislosti na umístění patologie:
- s osteochondrózou krční páteře převažuje bolest v krku, pažích a ramenním pletenci, vyzařující do oblasti lopatky a ramene; jsou zaznamenány bolesti hlavy, závratě, blikající „fleky“ nebo skvrny před očima a tinnitus;
- pokud je postižena hrudní páteř, bolest je lokalizována v hrudníku, srdci, vnitřním povrchu ramene, oblasti podpaží, je také zaznamenáno nepohodlí dýchání, je možná dušnost;
- Osteochondróza lumbosakrální páteře se projevuje bolestí dolní části zad vyzařující do nohou, stehen nebo pánevních orgánů, často doprovázenou sexuální dysfunkcí.
Povrchové příznaky - únava zad, bolest - mohou naznačovat nejen přítomnost osteochondrózy, ale také přidání dalších onemocnění nebo rozvoj jiných patologických procesů a poruch nesouvisejících s degenerací meziobratlových plotének. Diagnózu „osteochondrózy“ může provést pouze odborník a samoléčba takových příznaků je nepřijatelná.
Klasifikace osteochondrózy
Typy osteochondrózy se rozlišují podle několika principů. V závislosti na lokalizaci patologie se rozlišují osteochondróza cervikální, hrudní, bederní, sakrální nebo smíšené, kombinované typy onemocnění. Podle klinických projevů je osteochondróza různé lokalizace rozdělena na podtypy v závislosti na zjištěných příznacích a klinickém obrazu jako celku.
Osteochondróza krční páteře:
- v závislosti na typu reflexního syndromu se identifikují cervikalgie, cervikokranialgie, cervikobrachialgie s různými projevy (vegetativně-vaskulární, neurodystrofické, svalově-tonální);
- pokud je výsledek testu na radikulární syndrom pozitivní, je diagnostikováno diskogenní poškození kořenů krční páteře.
Pro patologii na úrovni hrudníku existují:
- u reflexních syndromů - torakalgie s vegetoviscerálními, neurodystrofickými nebo svalově-tonálními projevy;
- radikulární – diskogenní lézí kořenů hrudní oblasti.
Pro osteochondrózu lumbosakrální úrovně je diagnostikováno:
- v závislosti na typu reflexního syndromu - lumbago (lumbago), lumbodynie, lumboischialgie s vegetativně-vaskulárními, neurodystrofickými nebo svalově-tonálními projevy;
- radikulární syndrom indikuje diskogenní poškození kořenů lumbosakrální oblasti;
- radikulární vaskulární syndrom indikuje radikuloischemii.
Diagnóza osteochondrózy
Pro stanovení diagnózy se používají instrumentální vyšetřovací metody:
- rentgenové vyšetření páteře;
- myelografie;
- neurologické vyšetření citlivosti, reflexů.
Mezi další metody předepsané k rozlišení a objasnění diagnózy a stádia patologie patří:
- počítačová tomografie páteře (CT);
- nukleární magnetická rezonance (NMR);
- zobrazování magnetickou rezonancí (MRI).
Pokyny pro léčbu osteochondrózy
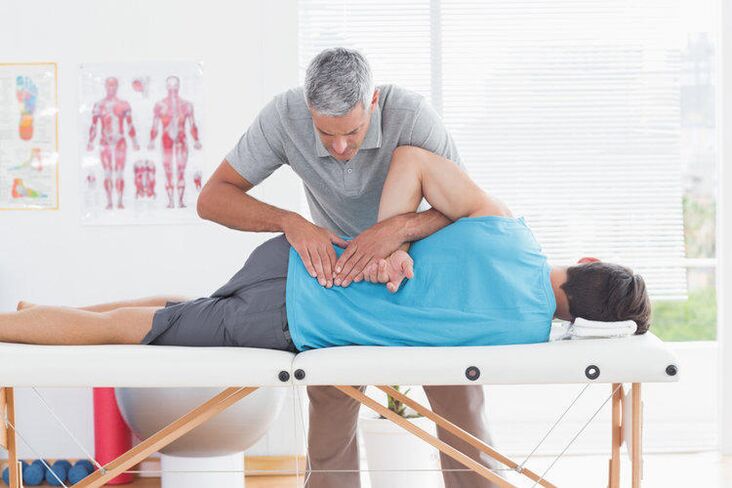
Léčba je založena na integrovaném přístupu a v závislosti na fázi trvá 1 až 3 měsíce intenzivní terapie a 1 rok podpůrných opatření ke konsolidaci výsledku a prevenci relapsů.
Terapie onemocnění osteochondróza probíhá ve dvou směrech v závislosti na stupni osteochondrózy a zdravotním stavu pacienta. Konzervativní léčba onemocnění spočívá v užívání léků a provádění souboru cvičení. Chirurgická léčba v téměř jakékoli situaci nemůže být metodou první volby a je předepsána při absenci pozitivní dynamiky nebo progrese onemocnění na pozadí dlouhodobé konzervativní terapie.
Kromě lékařských metod terapie je nutné dodržovat obecná doporučení pro osteochondrózu: dodržovat dietu, přijímat opatření nezbytná pro rehabilitaci.
Konzervativní léčba osteochondrózy
Konzervativní terapie je zaměřena na úlevu od bolesti, normalizaci funkčnosti páteře a prevenci negativních změn
Konzervativní léčba osteochondrózy zahrnuje následující typy terapie:
- medikamentózní terapie. Léky na osteochondrózu se používají ke zmírnění bolestivých syndromů, zánětlivých procesů v tkáních a normalizaci metabolických procesů v těle. V případě syndromu silné bolesti se doporučuje použít lékové blokády nervových zakončení, které také pomáhají snižovat závažnost svalově-tonického syndromu. Rozlišují se tyto typy blokád: blokáda trigger pointu, intraoseální, fasetová, paravertebrální, epidurální;
- fyzioterapeutické metody. Fyzioterapeutické procedury pomáhají snižovat bolest, zvyšují účinek léků a používají se i v období rehabilitace. Nejběžnějším použitím jsou ultrazvukové vlny, magnetická pole, nízkofrekvenční proudy a laserové paprsky;
- metody fyzikální terapie (fyzikální terapie) a kineziterapie. Soubor speciálních cviků při pravidelném a správném provádění napomáhá ke správnému držení těla, posílení svalového korzetu, vazivového aparátu, normalizaci svalové funkce, snížení komprese nervových vláken a pomáhá předcházet komplikacím osteochondrózy. Metody cvičební terapie a kineziterapeutické postupy jsou zaměřeny na normalizaci metabolických procesů, obnovení dostatečné výživy meziobratlových plotének, obnovení polohy obratlů a plotének mezi nimi a rovnoměrné rozložení zátěže v muskuloskeletálním systému;
- masáž. Manuální masážní techniky se používají ke zlepšení prokrvení tkání, uvolnění svalových křečí a napětí a obecně ke zlepšení krevního oběhu. Hydromasáž jako směr terapeutické činnosti, kromě uvedených účinků, pomáhá normalizovat fungování nervového systému těla;
- manuální terapie. Metody manuální terapie jsou vybírány individuálně. Cílené působení na pohybový aparát těla pomáhá zlepšit krevní oběh, lymfatický oběh, zlepšuje látkovou výměnu, napomáhá správné pohyblivosti pohybového aparátu, posiluje imunitní systém a slouží jako prevence komplikací osteochondrózy;
- trakční terapie (trakce) páteře pomocí speciálního zařízení. Účelem manipulací je zvětšení meziobratlového prostoru na normální parametry a úprava strukturálních poruch páteře.
Osteochondróza: léková terapie
Při léčbě osteochondrózy jsou léky zaměřeny na snížení závažnosti příznaků, zlepšení procesů prokrvení tkání a jejich regeneraci. Osteochondrózu nelze vyléčit samotným užíváním léků; terapie musí být kombinována, včetně souborů cvičení, diety a preventivních opatření.
Při absenci výrazných dystrofických změn a bolesti lze užívání léků bez předpisu odborníka považovat za neopodstatněné.
Léky používané k úlevě od bolesti a léčbě osteochondrózy:
- protizánětlivá skupina;
- antioxidační přípravky: vitamíny C (ve formě kyseliny askorbové), E (tokoferolacetát), N (kyselina thioktová);
- prostředky pro zlepšení prokrvení tkání, vitamíny B (hlavně B3);
- přípravky pro regeneraci a/nebo prevenci degenerace chrupavkové tkáně, kyselina hyaluronová.
Léky lze předepisovat jak ve formě mastí, krémů pro lokální použití proti bolesti, tak pro perorální podání a injekce.
V případě akutních komplikací se nasazují léky na blokádu nervových zakončení.
Osteochondróza: dietní výživa pacienta
Principy diety jsou založeny na potřebě zlepšit metabolické procesy, nasytit tělo nezbytnými živinami, vitamíny, minerály a zahrnují potraviny s vysokým obsahem antioxidantů, polynenasycených mastných kyselin a sloučenin, které podporují regeneraci chrupavkové tkáně. Pitný režim doporučený pro osteochondrózu je zaměřen na prevenci dehydratace těla, která může negativně ovlivnit postižené tkáně. Musíte jíst v malých porcích, 5-6krát denně.
Základem stravy jsou mléčné a kysané mléčné výrobky, libové maso, drůbež, ryby, čerstvá zelenina, ovoce, ořechy a semena, obiloviny a houby. Zvláště se doporučuje zařadit do jídelníčku masové a rybí želé, želé, želé pokrmy a používat extra panenský olivový olej bez tepelné úpravy (na zálivku salátů).
Preferované způsoby zpracování potravin: vaření v páře, pečení, vaření. Omezte příjem mouky a cukrářských výrobků, tučných jídel, kořeněných, slaných jídel a dochucovadel, konzerv a uzenin, silných masových vývarů, luštěnin, cukru a ovoce s vysokým obsahem cukru (hrozny). Během dne musíte vypít alespoň 1,5 litru tekutin, upřednostňovat čistou a minerální vodu, kompoty ze sušeného ovoce, neslazené ovocné nápoje a bylinkové čaje. Měli byste omezit množství silného černého čaje, kávy, sladkých sycených nápojů a alkoholu.
Komplikace osteochondrózy
Nedodržení předepsané léčby, dlouhodobé vyhýbání se lékaři a nedostatečná léčba osteochondrózy přispívá k progresi onemocnění a vyvolává rozvoj komplikací, patologií a nových onemocnění, jako jsou:
- herniace meziobratlové ploténky (výhřez páteře);
- výčnělek;
- kyfóza;
- radikulitida;
- usazeniny soli v meziobratlovém prostoru;
- mrtvice míchy;
- pokles svalové hmoty končetin, svalová atrofie v důsledku poruch krevního zásobení;
- ochrnutí dolních končetin.
Navzdory skutečnosti, že osteochondróza 4. stupně může nastat bez závažných příznaků a bolesti, pokročilá osteochondróza je nejnebezpečnější pro rozvoj závažných komplikací a může vést k invaliditě pacienta.
Prevence osteochondrózy

Příčiny osteochondrózy souvisejí především s nedostatkem pozornosti vůči požadavkům těla, špatnou výživou a nadměrným stresem organismu. Aby se zabránilo vzniku patologických změn v páteři a omezila dynamika stávající osteochondrózy, doporučuje se dodržovat obecné zásady zdravého životního stylu:
- vyloučení možnosti fyzické nečinnosti: mírné sporty: cvičení, běh, plavání, cyklistika, lyžování, gymnastika, bezkontaktní zápas atd.;
- Při práci nebo jiných činnostech, které zahrnují setrvání ve statické poloze po dlouhou dobu, musíte každých 45 minut udělat přestávky na zahřátí, abyste obnovili krevní oběh. Pokud potřebujete sedět delší dobu, měli byste si vybrat správné židle, židle, které poskytují oporu páteři, zajistit dodržování norem pro polohu rukou na stole, nohy na podlaze nebo speciální stojan, naučit se udržovat držení těla (rovná záda, uvolněná ramena);
- pro noční spánek je třeba vybrat elastickou, nejlépe ortopedickou matraci s rovným povrchem, vyhnout se vysokým nebo příliš plochým polštářům;
- v případě potřeby zvedejte a/nebo noste těžké předměty, vyhněte se trhání při zvedání závaží z polodřepu, používejte speciální pásy, které podpírají spodní část zad;
- výběr správné ortopedické obuvi: s vhodnou šířkou pro chodidlo, bez vysokých podpatků a jejich včasná výměna pomůže snížit zatížení páteře, což je zvláště důležité pro ženy v období porodu. V létě byste neměli zanedbávat možnost chodit naboso po nerovném povrchu; tím se posilují svaly chodidla a uvolňuje se napětí z pohybového aparátu;
- Správná strava a pitný režim přispívají k celkovému zdraví a pomáhají udržovat normální metabolismus;
- Pokud máte sklon ke zvýšené emocionalitě, úzkosti se svalovou křečovou reakcí na stres, stojí za to naučit se relaxační metody a pravidelně absolvovat kurzy regenerační masáže.





































